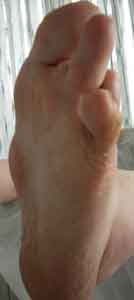
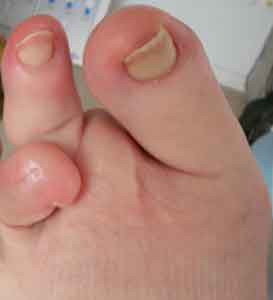
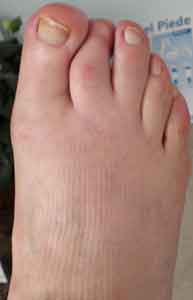
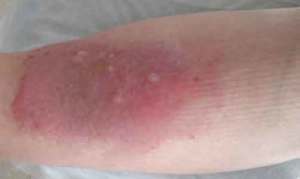
- Osservare i piedi una volta al giorno usando se necessario uno specchio, mettersi vicino ad una finestra oppure farsi aiutare da un’altra persona se non ci vediamo molto bene.
- Verificare l’eventuale presenza di fessurazioni, vesciche, macchioline arrosate, tagli e/o ulcere.
- Controllare che tra le dita non ci sia un’eccessiva umidita’, che puo’ creare macerazioni e micosi interdigitali.
Trattamento del piede Diabetico
Prevenire vuol dire proteggere i vostri piedi
ISPEZIONARE
LAVARE
- Lavarsi i piedi una volta al giorno con acqua tiepida (36-37°C), utilizzando un sapone neutro non agressivo.
- Verificare preventivamente la temperatura dell’acqua, immergendovi il gomito (zona esente da neuropatia). L’acqua molto calda può ustionare e causare gravi lesioni.
- Asciugarsi delicatamente con un panno morbido, senza strofinarli cruentamente perchè la pelle se traslucida si può fessurare.
EVITARE LE BRUCIATURE
- Non usare mai strumenti riscaldanti (es. termoforo elettrico, borsa dell’acqua calda….)
- Nel caso in cui di notte i piedi siano particolarmente freddi, indossare dei calzettoni prima di coricarsi.
PRESTARE MOLTA ATTENZIONE A CALLI ED A DURONI
- Non utilizzare cerotti medicali o callifughi chimici.
- Non intervenire con lamette da barba, bisturi, ecc…
- Ammorbidire calli con prodotti specifici e farli asportare solo presso Studi specializzati.
- Mantenere la pelle dei piedi elastica ed idratata.
- Creme e lozioni non vanno applicate tra le dita dei piedi, per evitare un’eccessiva umidità interdigitale.
- Duroni un eccesso di callosità (sotto il piede), comprime la pelle rendendola più fragile e facilitando lo sviluppo dei germi.
- Calli posso verificarsi interdigitalmente e sulle dita dei piedi, a causa dello sfregamento con la calzatura.
- Screpolature sono lesioni della pelle che si manifestano nella zona con maggior callosità e favoriscono lo sviluppo di germi.
ATTENZIONE! un eccesso di callosità ha sempre una causa:
- errato appoggio del piede, consultate il vostro medico
- verificate che le scarpe non creino danni, controllando l’interno con la mano.
AVERE CURA DELLE UNGHIE
Unghie troppo lunghe, corte o mal tagliate possono ferirvi e causare infezioni.
- Utilizzate sempre forbici a punte arrotondate
- NON usate mai: forbici a punta, pinzette taglienti, lamette da barba, coltelli, lime metalliche … Questi oggetti potrebbero ferirvi
- Se non vedete bene, chiedete aiuto
- Se le vostre unghie sono fragili, cambiano colore, consultate il vostro medico
- Tagliare le unghie a margini lineari e limarle in modo corretto e costante per ridurre la frequenza del taglio.
- Consultare lo Specialista di fiducia se le unghie sono molto ispessite, fragili, cambiano colore o difficili da tagliare.
SCEGLIERE BENE LE CALZATURE
Le normali scarpe sono adatte, ma devono essere osservate alcune precauzioni.
Provatele:
- a fine giornata, quando il piede è più gonfio
- indossando calze adatte al vostro piede e al tipo di scarpe che volete acquistare
- calze leggere (fini) per scarpe normali (da città),
- calze più spesse per scarpe di tipo sportivo.
Le scarpe devono essere comode e fornire il corretto spazio alle dita, soprattutto se deformate.
Preferire le calzature in cuoio/pelle a quelle in materiale sintetico, che non consentono la normale traspirazione del piede.
UNA BUONA SCARPA:
Deve essere morbida e leggera, di pelle, con la suola di materiale antiscivolo ma non troppo spessa per permettervi di avvertire un certo contatto con il suolo.
Il tacco deve essere lato 20-25 mm per gli uomini, e 30-35 mm per la donna (tacchi troppo alti o troppo bassi rendono squilibrata la deambulazione)
Il puntale non deve essere né troppo stretto né troppo largo
TRE PROVE per riconoscere una buona scarpa:
- Appoggiata orizzontalmente: il tacco aderisce al piano
- Torsione: il supporto dell’arcata non si piega
- Piegamento del puntale: si piega solo la parte corrispondente alla zona di articolazione delle dita.
E’ importante controllare le scarpe regolarmente:
- controllate tutti i giorni l’interno delle scarpe con la mano
- la scarpa non deve provocare lesione al piede
- pulitele regolarmente
- è consigliabile avere almeno due paia di scarpe
- controllate l’usura del tacco
- non utilizzate salvatacchi metallici poiché potrebbero farvi scivolare
Tutte le deformazioni o le usure anormali della scarpa possono essere conseguenza di un problema di deambulazione. Consultate il vostro medico.
INDOSSARE CORRETTAMENTE LE CALZATURE
- Esaminare con cura le scarpe prima di indossarle per verificare l’eventuale presenza di corpi estranei.
- Cambiare le scarpe durante il giorno riduce il rischio di lesioni.
- Non usare ortesi eccessivamente rigide nelle scarpe, perché potrebbero derivarne pericolose pressioni sulla pianta del piede.
- Indossare le calzature nuove per non più di un’ora di seguito, controllando frequentemente lo stato dei piedi.
USARE CALZE APPROPRIATE
- Preferire i calzettoni con materiali naturali e assorbenti. ( es. lana e cotone)
- Non usare calze con bordi elastici né giarrettiere.
- Evitare calze o calzettoni con cuciture in rilievo.
- Lavare e cambiare le calze ogni giorno.
INFORMARE
- Al momento dell’acquisto, si consiglia di mettere a conoscenza del proprio stato diabetico il personale del negozio di calzature.
- Nel corso dei periodici controlli, riportare allo Specialista di fiducia qualsiasi manifestazione podologica riservata.
Avere piedi sani è una necessità della vita quotidiana.
Ma attenzione:
I rischi di lesione sono frequenti, e ogni ferita, anche la più lieve, può causare gravi conseguenze.
I rischi aumentano se:
- siete diabetici da lungo tempo
- siete anziani
- avete problemi di circolazione sanguigna
- avete una scarsa percezione del calore e del dolore
PIEDE INFETTO
L’ infezione viene definita come un’invasione e moltiplicazione di microrganismi nei tessuti corporei associati a distruzione dei tessuti o ad una infiammazione dell’ospite.
Come agenti causali d’infezione possiamo trovare i virus, i funghi ed i batteri che sono nella maggior parte dei casi i principali responsabili. La neuropatia è il principale fattore che porta la rottura della cute, mentre la perfusione arteriosa è un elemento importante nell’esito finale di un’infezione.
Tuttavia, è generalmente accertato che le conseguenze di un’infezione sono più gravi in un piede diabetico. Si ritiene che tutto questo sia dovuto alla struttura anatomica unica nel piede (parti che permettono all’infezione di penetrare con estrema facilità).
Nei pazienti con l’ulcera diabetica infetta del piede, i segni di una reazione infiammatoria possono essere diminuiti,forse a causa di una neuropatia o un’ischemia periferica.
Le infezioni per lo più colpiscono l’ avampiede specialmente le dita e le teste metatarsali e particolarmente sulla superficie plantare.
Può essere possibile valutare l’estensione della lesione fino a che non sia stata sbrigliata.
PIEDE ISCHEMICO
La valvulopatia periferica, che causa un’insufficienza arteriosa, costituisce il fattore più importante per determinare l’esito dell’ulcera del piede diabetico.
Nei pazienti diabetici la patologia più rilevante è l’arteriosclerosi.
Questa patologia provoca ischemia, ostruzione e restringimento dell’arteria.
Quando vasi collaterali adeguati compensano un’occlusione arteriosa, possono non presentarsi sintomi a riposo, ma quando aumenta la richiesta di flusso sanguigno, per esempio durante una camminata, può comparire la claudicatio intermittens.
Gli esperti consigliano di controllare annualmente lo stato vascolare dei pazienti (eco doppler).
PIEDE NEUROPATICO
Il piede neuropatico è la maggior causa delle lesioni del piede diabetico, sia per la sua componente motoria che porta all’atrofia dei piccoli muscoli e relativa comparsa di deformità strutturali, sia a livello sensitivo che porta ad avere un piede insensibile.
Inizialmente i sintomi più comuni della neuropatia sono parestesie come formicolii, bruciori sensazione di punture di spilli o aghi, di intorpidimento fino a dolori lancinanti ed iperestesie che presentano tipicamente esacerbazioni durante la notte.
Con l’evoluzione e il peggioramento della complicanza neuropatica il paziente si sente “meglio” e si va verso la perdita della sensibilità con una tipica distruzione a calzino.
E’ evidente che l’assenza di sintomi del paziente, fa si che il piede sia più vulnerabile e solo un banale trauma può creare danni molto gravi se non curato. La polineuropatia distale motoria, inoltre, col la riduzione degli stimoli motori e propriocettivi e la limitata mobilità articolare porta ad alterati equilibri osteoarticolari e muscolari con conseguenze alterazioni da carico o permanenti.
Il risultato di ciò è l’alterato appoggio plantare con l’incapacità da parte del paziente con neuropatia, ad adattare il piede a sollecitazioni meccaniche anomale. Da ciò costituirà la formazione di aree circoscritte da sovraccarico.
E’ un dato molto rilevante la perdita di sensibilità perché è un importante segno predittivo delle ulcere del piede, è essenziale procedere a regolare l’esame neurologico a tutti i pazienti diabetici.